Roberto Efraín Margos García1, Jimmy Ronald Ixcayau Hernández2, David Estuardo Porras Aguilar3, José Ricardo Contreras4.
1Residente de Cirugía del Instituto Guatemalteco de Seguridad Social, Universidad de San Carlos de Guatemala. 2Jefe de servicio cirugía abdominal IGSS, Cirujano General, cirujano Hepatobiliar y transplantes. 3Jefe de servicio Cirugía Abdominal IGSS, Cirujano hepatobiliar e hipertensión Portal. 4Jefe de servicio Cirugía Abdominal IGSS, Cirujano Hepatobiliar. Autor corresponsal: Roberto Efraín Margos* 7ma avenida 13-30 zona 9 condominio alameda, Guatemala, Guatemala, C.A. Tel: +502 5016 2165 e-mail: efra.margos@gmail.com
RESUMEN
La operación de Whipple es el procedimiento quirúrgico de mayor complejidad en cirugía abdominal, este se realiza en pacientes con tumores de la encrucijada pancreatoduodenal, es la única alternativa para tratamiento curativo en fases tempranas de la enfermedad. Objetivo: Determinar los resul- tados del procedimiento Whipple, en pacientes intervenidos con tumores de la encrucijada pancreatoduodenal en el Hospital General de Enfermedades del Instituto Guatemalteco de Seguridad Social, en el periodo de enero 2,015 a enero 2,020. Método: Descriptivo, observacional, retrospectivo. Resul- tados: Se incluyeron 42 procedimientos de Whipple, 29 (69%) casos del género masculino y 13 (31%) para el género femenino. La edad media fue de 61.5 años, el 54% presentaban comorbilidad asociada. El 24% utilizo transfusión transoperatoria de hemoderivados, el tiempo quirúrgico de 5.5 horas. La reintervención fue del 4.7%. Complicaciones postoperatorias tempranas 18%. La histología más común fue el carcinoma de cabeza de páncreas en el 43%. La mortalidad postoperatoria temprana fue del 4.7%. El OR de complicaciones asociadas a comorbilidades fue de 1.7 con un IC 0.3046-7.20 y un valor de P: 0.9251 que no es estadísticamente significativo. Conclusiones: Los tumores pancreatoduodenales en nuestra población se presentan en eda- des más tempranas a lo reportado. La morbimortalidad es similar a lo reportado en otros estudios a nivel latinoamericano, sin embargo las complicacio- nes están más elevadas que las mejores series internacionales. No existe asociación entre el riesgo de complicaciones con comorbilidades del paciente.
Palabras clave: Operación de Whipple, pancreatoduodenectomía, tumor pancreatoduodenal.
ABSTRACT
Whipple Procedure: Hepatic-Bilio-Pancreatic Single Center Experience
Whipple operation is the most complex surgical procedure in abdominal surgery, it’s performed in patients with tumors of the pancreaticoduodenal crossroads, it is the only alternative for curative treatment in early stages of the disease. Objective: To determine the results of the Whipple procedure in patients operated on with tumors of the pancreaticoduodenal crossroads at the Hospital General de Enfermedades del IGSS in the period from January 2015 to January 2020. Method: Descriptive, observational, retrospective. Results: fourtytwo Whipple procedures were included, 29 (69%) cases of the male gender and 13 (31%) for the female gender. The mean age was 61.5 years, 54% had associated comorbidity. Twentyfour percent used intraope- rative transfusion of blood products and surgical time of 5.5 hours. Reoperation was 4.7% with early postoperative complications of 18%. The most common histology was carcinoma of the head of the pancreas in 43%. Early postoperative mortality was 4.7%. The OR of complications associated with comorbidities was 1.7 with a CI 0.3046-7.20 and a P value: 0.9251, which is not statistically significant. Conclusions: Pancreaticoduodenal tumors in our population present at an earlier age than reported. Morbidity and mortality is similar to that reported in other studies. There is no association between the risk of complications with patient comorbidities.
Key words: Whipple operation, pancreatoduodenectomy, pancreatoduodenal tumor.
INTRODUCCIÓN
La operación de Whipple se realiza en pacientes con tumores de la encrucijada pancreatoduodenal. El diag- nóstico de esta patología se basa en la historia clínica de ictericia obstructiva, pérdida de peso, malestar general, dolor abdominal, anorexia, y en ocasiones la asociación con elevación de marcadores tumorales, de los cuales el único que ha demostrado utilidad es el CA 19-9, sin em- bargo este no tiene tan buena sensibilidad y especificidad y puede elevarse tanto en patologías benignas como la colangitis esclerosante y con otros tipos de cáncer so- bre todo en el contexto metastásico, asimismo se deben completar los casos con estudios radiológicos siendo la
tomografía trifásica de páncreas el gold estándar.2,3,4 Al re- ferirnos a la región periampular podemos mencionar que este tumor se puede localizar en la región de cabeza de páncreas, colédoco intramural periampular, ampolla de Váter y duodeno periampular.1 La elevada tasa de mor- talidad se ha atribuido al diagnóstico tardío y su disemi- nación rápida por contigüidad y metástasis. Además de la poca respuesta de quimioterapia y radioterapia9. La pan- creatoduodenectomía cefálica u operación de Whipple es la mejor alternativa de tratamiento con fines curativos.19
El procedimiento de Whipple es considerado como unos de los mas complejos y desafiantes, ya que se debe rea- lizar una resección en bloque, con la reconstrucción bi- liar, pancreática y del tránsito gástrico posterior (Figura
1); la mortalidad reportada en las mejores series es del 1-3%. Sin embargo, las complicaciones postoperatorias continúan siendo elevadas alcanzando el 10-20% de los casos, aún en centros de alto volumen. Cabe mencionar que existe evidencia sólida de que las estadísticas opera- torias mejoran, con la experiencia del equipo quirúrgico y del cirujano (siendo la curva de aprendizaje 60 casos). Además, es importante mencionar que lograr ser un cen- tro de alto volumen en cirugías de Whipple, requiere al menos 25 resecciones por año15. Estudios recientes han propuesto la cirugía laparoscópica y robótica, sin embar- go, el porcentaje de complicaciones, tiempo operatorio y mortalidad no ha tenido variación. Lo que demuestra que el juicio y experiencia del cirujano es sin duda un factor determinante.21,22
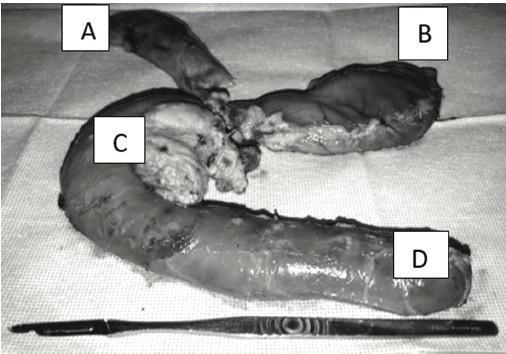
Figura 1. Pieza quirúrgica completa de la resección de Whiple (pancrea- toduodenectomía cefálica). (A) estructura de vesicula biliar y via biliar (B) antrectomia (C) duodeno y cabeza de páncreas con lesión tumoral en cabeza de pancreas. (D) yeyuno proximal.
OBJETIVOS
Determinar los resultados del procedimiento Whipple, en pacientes intervenidos con tumores de la encrucijada pancreatoduodenal, en el Hospital General de Enferme- dades del Instituto Guatemalteco de seguridad Social, en el periodo de enero de 2,015 a enero de 2,020.
METODOLOGÍA
Se realizó un estudio descriptivo, retrospectivo, obser- vacional. Donde se incluyó 42 pacientes intervenidos por cáncer de la encrucijada pancreatoduodenal en el Hospital General de enfermedades, se tomó el universo (número de total de procedimientos Whipple Completa- dos) intervenidos de enero 2015 a enero 2020. Los crite- rios de inclusión fueron todos los pacientes intervenidos mediante cirugía de Whipple en el Hospital General de
Enfermedades de enero 2,015 a enero 2,020 que fueron completados. Se excluyeron los pacientes que fueron pro- gramados y que transoperatoriamente no se completó la cirugía por tener invacion vascular u otro componente que no permitiera la cirugía Whipple, y se excluyeron ex- pedientes clínicos incompletos que no sea posible obte- ner datos oportunos. (Tener al menos el 80% de datos en el expediente clínico).
La ética de la investigación se evidencia a lo largo de todo el informe de investigación por lo que se cuidó cumplir con los requisitos metodológicos que el estudio amerita. Guiando la preparación de este con los tres principios éti- cos básicos por respeto, beneficencia, justicia y las pautas 1 y 18 de las pautas éticas internacionales para la investi- gación biomédica en seres humanos.
Procedimientos de análisis de la información: Se realizó un análisis estadístico descriptivo de las variables de in- terés, utilizando el programa de cálculo Excel con licencia del año 2015, Las variables cualitativas se analizaron por medio de frecuencias y porcentajes las cuales se repre- sentaron por medio de tablas. La variable cuantitativa se analizó por medio de medidas de tendencia central y de dispersión (media y desviación estándar) representada en tabla. Para la asociación de las variables complicaciones y comorbilidades siendo estas cualitativas dicotómicas se realizó un análisis por medio del Chi2 y posteriormente se transformaron para la obtención del coeficiente expo- nencial (Odds ratio OR). El cual se realizó por medio del programa Epi Info.
RESULTADOS
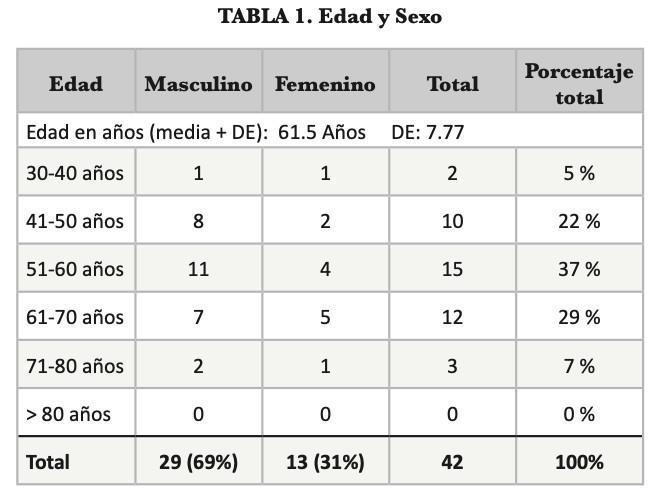
Se realizaron un total de 42 procedimiento Whipple don- de se evaluaron características clínicas, quirúrgicas y com- plicaciones. Se analizaron un total de 42 cirugías Whipple, cuyas edades y sexo se describen en la tabla 1.
Los 23 pacientes que fueron intervenidos tenían antece- para realizar un análisis de riesgo de comorbilidad asocia- dentes médicos y comorbilidades, lo cual representa el do a complicación postoperatoria.
52% de pacientes. Se tomó en consideración esta variable
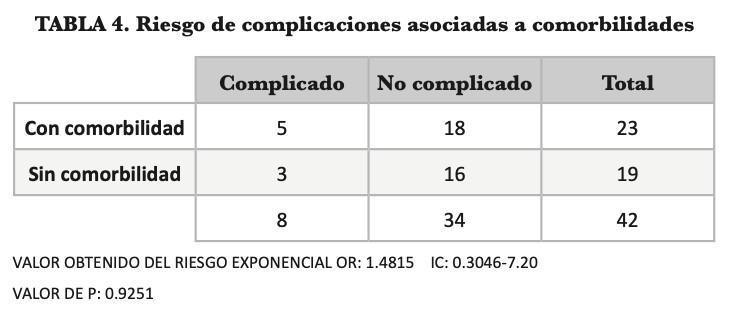
En cuantó a la relación de complicaciones postoperato- rias asociado a comorbilidades, se obtuvo un OR fue de 1.4815 con un índice de confianza (IC): 0.3046-7.2061 y un valor de P=0.9251. Al analizar estos valores no hay evidencia estadística significativa para asumir que la aso- ciación de complicaciones con comorbilidades.
ANALISIS Y DISCUSIÓN
Se incluyó el total de 42 pacientes intervenidos en el pe- riodo de tiempo estudiado (5 años), las características clí- nicas de nuestra población indica: una prevalencia el sexo masculino el cual representa 29 casos (69%), al evaluar la relación de casos hombre mujer podemos determinar
que es más frecuente en la población masculina en re- lación 2.2:1. Estos datos son similares a lo reportado en la historia natural de la enfermedad, el cual reporta que esta patología es más frecuente en el sexo masculino, por lo que podemos interpretar que nuestra población pre- senta las mismas características.1,2 La distribución de la enfermedad respecto a la edad, según la literatura esta enfermedad se presenta en pacientes sobre la sexta dé- cada de vida.2,3 Nuestra serie reporto un total de 27 casos (64%) en población menor de 60 años, esto es un hallazgo importante porque evidencia que nuestra población pre- senta esta patología en edades menores a las reportadas. Sin embargo, nuestra mediana estadística de edad se encuentra en 61.5 años con una desviación estándar de
7.77. (Ver tabla 1). En 23 pacientes (52%) se documentó comorbilidades asociada, de las cuales todas fueron en- fermedades crónicas degenerativas. (Tabla 2).
La tabla 3 evalua características de la cirugía donde se de- terminó que en 10 casos (23%) se realizaron transfusiones transoperatorias, el uso de transfusiones transoperato- rias no esta excento de complicaciones, hay reportes del aumento en la morbilidad con el uso de los mismas por lo cual, debe utilizarse cuando exista una indicación defi- nitiva.27,28 Por lo que es importante que el anestesiólogo y el cirujano compartan los mismos criterios en el uso de hemoderivados; de acuerdo con estos resultados nuestra mayor población presentó perdidas en el rango de 500 a 1,000 ml con un total de 30 casos, de estos 30 casos nin- gún paciente fue transfundido en el transoperatorio. Sin embargo, en presencia de pérdidas hemáticas de 1,000- 1500 ml que suman 9 casos el 78 % (7 casos) necesitaron transfusión. Y en pérdidas hemáticas transoperatorias mayores a 1500ml que fueron un total de 3 casos el 100% requirieron de transfusión. Con estos datos podemos in- terpretar que el uso de transfusiones está en relación con la cantidad de perdidas hemáticas, esta descrito que, a partir de 750 ml de pérdidas, se inician mecanismos para compensar el estado hemodinámico conocidos como sig- nos de gasto alto, por lo que el uso de hemoderivados está totalmente justificado en estos pacientes. Para lograr disminuir las pérdidas debe de realizarse una adecuada hemostasia, esto se logra mediante la corrección de tiem- pos de coagulación ya que en el paciente ictérico se al- teran los mismos y una técnica depurada por parte de la experiencia del cirujano.
El tiempo quirúrgico promedio fue de 5.5 horas, al com- parar estos datos con series de otros países son datos similares, respecto al tiempo empleado para la cirugía, se cumple con los estándares de tiempo operatorio des- crito.15,25,29 Las reintervenciones fueron 2, realizadas en el mismo paciente, el primer procedimiento fue una laparo- tomía más drenaje de bilioma, y el segundo una laparo- tomía más remodelación de la enteroenteroanastomosis. Al evaluar el porcentaje obtenido de reintervención fue del 4%. Con la incorporación de procedimientos percutá- neos guiados por imagen para drenajes de colecciones in- traabdominales, la tasa de reintervención ha disminuido considerablemente.
La estancia en unidad de cuidados intensivos el 19% (n=8) de pacientes no necesito ingreso en cuidado crítico, 71% (n=) requirió menos de 5 días de terapia intensiva, cabe mencionar que en este grupo no hubo mortalidad posto- peratoria. 10% (n=4) requirió mas de 5 días de terapia intensiva de estos dos pacientes fallecieron en el posto- peratorio temprano. Generando una mortalidad del 4.7% que se atribuyó a falla multiorganica, sepsis abdominal y sepsis pulmonar en ambos casos.
Las complicaciones postoperatorios tempranas se evalua- ron en los 30 días posteriores a la intervención quirúrgica, los hallazgos fueron: el 18% del total de pacientes desa- rrollaron complicaciones, las más frecuente fueron: fístu- la pancreática e infección de herida operatoria 7% (n=3), fistula biliar y fuga de enteroenteroanastomosis 3% (n=1). Estos porcentajes en complicación son mas elevados que series de grupos de alto volumen sin embargo la distribu- ción concuerda donde también se reporta la fistula pan- creática como la complicación más frecuente. Asimismo, nuestra serie mostró un porcentaje elevado de infeccio- nes de herida operatoria, por lo que consideramos que al ser una herida limpia contaminada es de suma importan- cia el uso de antibióticos profilácticos y adecuado manejo del tejido para disminuir estos porcentajes.17,22 De esta manera mejorar la estadística de porcentaje de compli- caciones. Las fistulas pancreáticas recibieron tratamiento conservador en el 100% de los casos, manteniendo los drenajes por mayor tiempo, y uso de análogos de la so- matostatina. En el caso de la fistula biliar, el tratamiento fue conservador con el uso de drenajes. Respecto a la in- fección de herida operatoria el tratamiento fue antibióti- cos de acuerdo con el resultado de antibiograma.
Se consideró el diagnostico histológico sin evaluar inmu- nohistoquimica, los mismos evidencian malignidad en el 97% de los casos, el tumor más frecuente fue carcinoma de cabeza del pancreas en el 43% (n=18), seguido del car- cinoma de ampolla de váter en el 34% (n=14), carcinoma del colédoco periampular 11% (n=5), carcinoma de duo- deno periampular 9% (n=4), y un informe fue reportado sin lesión maligna (pancreatitis crónica); hallazgos en otras series latinoamericanas como asiáticas3,5 describen que las lesiones pancreáticas son las mas frecuentes y que tienen un peor pronóstico por la alta tasa recurrencia y metástasis. Por lo que se debe realizar un abordaje mul- tidisciplinario e incluso considerar el tratamiento neoad- yuvante (con quimioterapia) y el adyuvante con factores de mal pronóstico posiblemente con quimiorradiación, y de esta manera mejorar la supervivencia global y el perío- do libre de enfermedad.3,6,11
La mortalidad postoperatoria, para fines de estudio se de- terminó como muerte dentro de los 30 días posteriores a la cirugía, evidenciando el 5% (n=2) de mortalidad, al evaluar la causa de muerte se identificó que ambos casos presentaron falla multiorgánica por sepsis abdominal y sepsis pulmonar (neumonía nosocomial). Al evaluar este porcentaje se consideramos que se la logrado una mejo- ría notable dentro de la evaluación estadística, sin em- bargo dentro de los estándares mundiales hay series de casos se reporta mortalidad que varía del 1 al 3%, repor- tado en la mejor serie de casos del doctor Cameron. Con el paso del tiempo este dato se debe de mejorar hasta al- canzar la meta de llegar a ser un centro de “alto volumen” denominadas a las instituciones que realizan más de 25 procedimientos Whipple por año.3,13,22
Debido a que nuestros datos de complicaciones aun es- tán en un rango elevado para alcanzar estándares de ca- lidad, se buscó la asociación de variables para lo cual se calculó con una tabla de Chi2 evaluando la probabilidad de que un paciente con intervención de Whipple en su estado post operatorio presente complicaciones debido a comorbilidades, donde se obtuvo que el riesgo relati- vo fue de 1.4815 con un índice de confianza (IC): 0.3046- 7.2061 y un valor de P 0.9251. Al analizar estos valores con estadística analítica de asociación de variables, no hay evidencia estadística significativa para asumir la re- lación de complicaciones con comorbilidades, sin em- bargo no contamos con el análisis de la relación de las características histopatólogicas de los tumores (subtipo, tamaño, permeación linfovascular y perineural, afección ganglionar, invasión a otras estructuras, grado de diferen- ciación, márgenes y estadío patológico) por lo que es de suma importancia completar el analisis de estos factores con la morbilidad y resutados oncológicos a largo plazo de nuestros pacientes.
CONCLUSIONES
Los resultados del procedimiento Whipple en nuestra ins- titución, se encuentran en una etapa de transición, con- siderando que este centro se encuentra en fase de creci- miento en cirugía hepatobiliopancreática. Por lo cual, al tener mas casos y tener un equipo quirúrgico con mas experiencia los resultados y estadísticas podrían ser equi- parables a datos de las mejores series internacionales. El riesgo de complicaciones en asociación de comorbilidad fue de 1.4815 con un índice de confianza (IC): 0.3046 – 7.2061 y un valor de P 0.9251 el cual no es estadísti- camente significativo. Por lo que interpretamos que no existe relación de complicaciones con las comorbilida- des, pero tendríamos que analizar la asociación con las características histopatológicas de los tumores (subtipo, tamaño, permeación linfovascular y perineural, afección ganglionar, invasión a otras estructuras, grado de diferen- ciación, márgenes y estadío patológico) para determinar la asociación con estos factores.
Nuestra población mostró un número significativo de ca- sos en pacientes jóvenes, hallazgo que difiere de lo repor- tado en la literatura, dato epidemiológico de importancia al reportar nuestra incidencia y dar las recomendaciones de detección temprana.
REFERENCIAS
-
Rui ZSR. Ampullary Cancer. Surg Clin N Am. 2019 feb;: p. 1-9.
-
Daniel H, Ahn TBS. Ampullary Cancer: An Overview. Am Soc Clin Oncol. 2014.
-
Zubair A, Nasir UD. Epidemiologic Data, Tumor Size, Histologic Tu- mor Type and Grade, Pathologic Staging and Follow Up in Cancers of the Ampullary Region and Head of Pancreas in 311 Whipple Re- section Specimens of Pakistani Patients. Asian Pacific J of Cancer Prevention. 2015; 16: p. 7541-46.
-
Thapa P. Epidemiology of Pancreatic and Periampullary Cancer. In- dian Jour Surg. 2015;: p. 358–361.
-
Manju D, Anthony JG, Jas S, Tim P, Chen J, Fawcett J, Merrett D. Ampullary cancer of intestinal origin and duodenal cancer - A lo- gical clinical and therapeutic subgroup in periampullary cancer. World J Gastrointest Oncol. 2017;: p. 413-415.
-
Jing-Yu L, Hao Y, Xian-Lun Z, Zhen L, Xue-Mei H, Ya-Qi S, Dao-Yu H. Apparent diffusion coefficient-based histogram analysis diffe- rentiates histological subtypes of periampullary adenocarcinoma. World J Gastroentero. 2019;: p. 6116-6128.
-
Babs GS, Mieog JS, Arantza FS, Henricus JM, Vasen HF; et al.. Diag- nostic value of targeted next-generation sequencing in patients with suspected pancreatic or periampullary cancer. J Clin Pathol. 2017;: p. 1-7.
-
Vandana S, Wedge DC, Bowitz IM, Labori KJ, Dentro SC,Buanes T, et al.. The Genomic Landscape of Pancreatic and Periampullary Ade- nocarcinoma. American Association for Cancer Research.
-
9. Parra P, Martínez D, Lorente J, Jiménez G, Sánchez MA, Balbuena R, et al. Diagnosis and treatment of complications and sequelae of pancreatic surgery. Evidente and disagreements. Cir Andaluza. 2019 may; 30(vol2).
10. Kmurali M, Sasikala M, Yesaswini KVS, Sunil V, Talukdar R, Murthy HVV, et al. Plasma microRNA192 in combination with serum CA19- 9 as non-invasive prognostic biomarker in periampullary carcino- ma. Scandinavian J of Surg. 2016;: p. 1-9.
11. Jingyu L, Daoyu H, Hao T, Xuemei H, Yaqi S, Zhen L, et al.. Assess- ment of tumor heterogeneity: Differentiation of periampullary neoplasms based on CT whole-lesion histogram analysis. Eur Jour of Radiology. 2019;: p. 1-9.
12. Jimin H, Dong WL, Ho GK. Recent Advances in Endoscopic Papillec- tomy for Ampulla of Vater Tumors: Endoscopic Ultrasonography, Intraductal Ultrasonography, and Pancreatic Stent Placement. Ko- rean Society of Gastrointestinal Endoscopy. 2015;: p. 24-30.
13. Mario G, Tolin F, Franzato B, Pierluigi P, Spolverato YC, et al.. Im- pact of Age on Short- and Long-Term Outcomes after Pancreato- duodenectomy for Periampullary Neoplasms. Gastroenterology Research and Practice. 2019;: p. 1-6.
14. Ikas O, Caleb H, Bhawna S, Mahesh G, Munita B, Sadhana K, et al.. Role of adjuvant chemotherapy in T2N0M0 periampullary cancers. Asia-Pacific Jour of Clinical Oncology. 2016;: p. 1-6.
15. Acharya A, Markar SR, Sodergren MH, Malietzis G, Darzi A, Atha- nasiou T, et al. Meta-analysis of adjuvant therapy following curati- ve surgery for periampullary adenocarcinoma. BJS journals. 2017;: p. 814–822.
-
Atilgan TA, Ülkü A, Rencuzoğulları A, Parsak CK, Yapar Z, Doran F, et al. 18F-FDG Activitiy PET/CT and CA-19.9 Levels for the Prediction of Histopathological Features and Localization of Peri- Ampullary Tumors. Turkey Journal Gastroenterology. 2015;: p. 170-175.
-
Jiang H, Liu N, Zhang M, Lu L, Dou R, Qu L. Randomized Trial On The Efficacy Of Prophylactic Active Drainage In Prevention Of Com- plications After Pancreaticoduodenectomy. Scandinavian J of Surg. 2016;: p. 215-222.
-
Stephan S, NitscheIhsan S, Demir E, Scheufele F, Tieftrunk E, Schirren R, et al.. The impact of surgically placed, intraperitoneal drainage on morbidity and mortality after pancreas resection– A systematic review & meta-analysis. Elsevier pancreatology. 2018;: p. 1-12.
-
Ayman EN, Mohamed ES, Helmy E, Rami S, Mohamed ED, Moha- med AEl, et al. Predictors of long-term survival after pancreatico- duodenectomy for peri-ampullary adenocarcinoma: A retrospecti- ve study of 5-year survivors. Hepatobiliary & Pancreatic Diseases International. 2018;: p. 1-21.
-
Ramirez CP. complicaciones y secuelas de cirugia pancreatica, son de utilidad las escalas de riesgo quirurgico Mesa Cirugía hepatobi- liar y pancreática XV Reunión de la ASAC 2018. In cirugia pancrea- tica; 2018 mayo; Malaga, España. p. 177-180.
-
Kendrick ML. Hilst JV, Boggi U, Rooij T, Walsh RM, Zeh HJ, et al. Minimally invasive pancreatoduodenectomy. International Hepa- to-Pancreato-Biliary Association. 2017;: p. 215-224.
-
Pędziwiatr M, Małczak P, Pisarska M, Major P, Wysocki M, Stefu- ra T,et al.. Minimally invasive versus open pancreatoduodenec- tomy— systematic review and meta-analysis. mayo clinic. 2017;: p. 215-224.
-
23. Nogales AL, Sánchez M, Oliva F, Bellido-Luque JA. Current status of vascular resections in the pancreatic cancer surgery. Gastroente- rology Research and Practice. 2019;: p. 1-7.
24. Eunjung K, Doo-Ho L, Jin-Young J. Effects of Preoperative Malnu- trition on Postoperative Surgical Outcomes and Quality of Life of Elderly Patients with Periampullary Neoplasms: A Single-Center Prospective Cohort Study. Gut and Liver. ; Vol. 13: p. 690-697.
25. Wiltberger G, Krenzien F, Atanasov G, Hau HM, Schmelzle M, Bar- tels M, et al. Pancreaticoduodenectomy for periampullary cancer: does the tumour entity influence perioperative morbidity and long-term outcome The Royal Belgian Society for Surgery. 2017.
26. Fischer ́s. Mastery of Surgery. seventh edition. E.Fischer J, editor.: Wolters Kluwer; 2015.
27. Donald J L, Schexneider K, Weiss M, Wolfgang CL, Cameron JL et al. Trends and Risk Factors for Transfusion in Hepatopancreatobiliary Surgery. J Gastrointest Surg. 2014;p. 1-10.
28. Sukhchain S, Hodsonb J , Khalil K, Dasari B, Marudanayagama R, Sutcliffea RP ,et al. Distinct risk factors for early and late blood transfusion following pancreaticoduodenectomy. Hepatobiliary & Pancreatic Diseases International. 2018;: p. 1-9.
29. Medrano R, Castillo ML, Chable WJ, García LE, González D, Nájera FI. Morbimortalidad de la pancreatoduodenectomía en pacientes con cáncer de páncreas y tumores periampulares en el Hospital de Oncología del Centro Médico Nacional Siglo XXI de 2008 a 2013. Cir Cir. 2014;: p. 69-78.
-